第4号
社会保障で日本は沈まない
飯塚 正史
飯塚 正史
(会計検査院事務総長官房総務課総括副長)
1952年生まれ。77年会計検査院へ,建設省・農林水産省・労働省・文部省・厚生省の各検査課を経て,現職。
Ⅰ はじめに
昨年のことである。国民医療費が平成二年度の推計で20兆円を超えたという報道があったとき,早速大手出版社系の週刊誌Sに大きく取り上げられ,「医療費亡国は確実に近づきつつある」と喧伝された。
それからしばらくしてある雑誌に帝京大学の江見康一教授が,「社会保障で日本は沈むか」と題してS誌の記事を取り上げ論評を加えておられる。
私はこれらの記事や論評を読んで,週刊誌にはその結論において,江見教授の論文には,医療費問題に対するアプローチの方法において,それぞれ首肯しがたいという感想をもった。以下,この点について述べてみたい。断わるまでもないが,これは私個人の全くの私見である。
私は会計検査院において4年間,医療費の検査を担当した。その間全国各地の病院が提出した医療費の請求書およびその明細書(明細書とは患者毎,月毎に作られた医療費の請求書の内訳であり,これをレセプトという。)に基づいて検査を実施した。私が検査した病院数はのべで約2,400にもなる。現在日本国内には約1万の病院があるから全国でおよそ4分の1の病院の請求について調査したことになる。これを,レセプトの枚数にすると一つの病院について少なくとも100〜200枚のレセプトを調査したから全部で約30万枚ぐらいのレセプトを見たことになる。おそらく霞が関の役人の中で,私は誰よりもレセプトを見ているといえると思う。以下に記すのは,この全国の4分の1に当たる医療機関の医療費の請求の実態を実際に見た者として,その体験に基づく意見である。
従来からの日本の医療費問題の論じ方をみると,大事な視点が欠落しているように思われる。それは,医療機関に対して現在支払われている20兆円という医療費の内訳について,現状を踏まえた内容分析が欠けているという点である。
一口に20兆円の医療費と言っても,
① いったい医療の中のどの部分にいくらかかっているのか?診察料はいくらなのか,投薬料は,検査料は,手術料は,看護料は,……13の診療報州の種類毎に見るとそれぞれいくらなのか?
② 次に仮に診察料として何百億円支払っているとして,では翻って考えてそれらは本当に全額支払ってもよいものだったのであろうか?つまり,診察料の支払いの対象となった各医療機関の行為は,実際のところは,本当に診察料として支出に値するものと,そうでないものと,あるいはその中間的なものとに分かれるのではないだろうか? もしも分かれるとして,それらは具体的にはどういう態様のものなのか? そして診察料として支出に値しない部分を除くと支出に値する正しい診察料というのは一体いくらになるのか?
③ 投薬料,検査料,看護料,処置料,運動療法料,……あるいは現金給付としての付添看護料等においても,上記2)と同様に実際になされているそれぞれの行為の種類を分析するとどうなのか? 負担すべき範囲は実際にはどこからどこまでであるべきなのか?
このような観点からの「医療費の内容に関する分析」が従来ほとんどなされていなかったのである。
こういった費用に関する内容分析が欠けていることについては,公共事業費と医療費の取扱いの相違を比較すればより明白なものとなる。西暦2000年までに公共事業費として430兆円を投資するという計画の時の事業費の内訳としては,下水道事業費,住宅・教育施設等建設費,空港・港湾建設費等に分類されており,これらが実際に投資された場合は,担当する省庁も検査院も各工事費毎の内訳にまで遡った検討をし,それを積み上げるのである。たとえば個々に支払われた住宅建設費について,その計画,設計,積算,施工の当否という多方面からの検証が多数の機関の総意によって行われているのと比べて,診察料とか投薬料とかいうような診療報酬の個々の部分に対して今までこの公共事業費と同様のレベルにおける検討がなされたことが一度としてあるであろうか。
医療費について調べようとすると統計的な数表はなぜか数限りなく出てくる。年齢別受診率,地区別受診率,疾病別分類,1件当たり医療費,1人当たり医療費,国民医療費の推移,GNPと国民医療費との割合……。しかし,こういった山のような統計的数値をいくらめくっても,20兆円という医療費の内訳とその当否に関する資料は,逆にほとんどない。なぜか? 個々の医療行為の中味が開示されていないからである。さらに開示されていない理由は,医療行為は本来極めて専門的であること,医療行為の内容の開示はプライバシー保護の見地からできないこと等であり,さらにその背後にはこの世界特有の閉鎖性があるのである。しかし,分業化,専門化はそれこそ現代社会のいたるところで見られる現象であるし,プライバシーの見地からは患者名を伏せればよいだけである。
では次にこの個々の医療費の内訳について分析したものがないということは,どういう事態をもたらしているであろうか。
研究者の方も内外のジャーナリストの方も日本の医療費についてはこれを分析したものがないということから,いきおい単なる合計値でしかない国民医療費「20兆円」という値を,所与のものとして,正しいものとして扱いそこから議論をスタートせざるを得なくなっているのである。しかし,医療費の内訳についての正しい内容分析を行えば,国民医療費は決して20兆円ではない。
私は以下の拙文の中で,まず第一に上記S誌の記事の論拠となったイギリス人のジャーナリスト,ビル・エモット氏の著書「日はまた沈む」(The sun also sets草思社)における将来の社会保障負担額の推計方法に関して,その方法論上の不適切さについて述べてみたい。そして第二に,本件についての私の主張の根拠でもある個々の医療費に関する内容分析の結果について,私見を記述したい。これは,20兆円の医療費について,これを動かし難い所与のものとして扱うのではなく,このうち一体どこまでが正しい請求なのかという観点に立って,これを分析することによって,初めて見えてきた新しい展望である。
Ⅱ 医療費亡国論
前記の週刊誌Sは,医療費亡国というネーミングからでもわかるようにかなりトーンの高いセンセーショナルな記事となっているが,この記事には,思想的な論拠がいくつかあるようである。ひとつは,ベストセラーになったイギリス人のジャーナリスト,ビル・エモット氏が書いた「日はまた沈む」である。S誌の記事を引用しよう。
「亡国」———は単なる比喩ではない。
ビル・エモットは著書『日はまた沈む』の中で,社会保障費の増大が日本没落の一因となると述べている。
『1987年から88年ごろまでの常識的な対日観は,日本という国はどこまでも昇りつづけるだろうというものだった。だが私はこれには全く反対である。
なぜなら,貿易黒字,資本輸出,円そのものによってもたらせられた日本の経済力自体が,日本を根底から変化させ,新しい方向へ進ませることになるからである。』
新しい方向とは,
『日本は見る間に生産者の国から浪費家の国へ,いつに変わらぬワークホリックで貯蓄好きの国から快楽追求者の国へ,金銭的に慎重で自制心の強い国から投資家の国へと様変わりしていったのである。そして,長い目で見れば,日本は若者の国から白髪まじりの年金生活者の国に変わろうとしている。』
こうした変化に加え,日本の経済的な海外進出も終わろうとしているという。
なぜなら,日本の資本輸出を支えたのは,可処分所得の16%ないし18%に達した貯蓄率の高さだったが,『日本の貯蓄率は確実に低下しており,2010年に日本の個人貯蓄率が現在のアメリカ並の低さ(3〜5パーセント)になることは十分考えられる。』からだ。この貯蓄率の低下をもたらすのが,医療費を含めた社会保障費の増大なのである。
医療費について同氏が語るのは,『医療費が今後増加してゆくのは避けられない。高齢化社会の中で,老人の医療費は確実に増えてゆく。しかし,ここまで医療費が高くなるのは,日本の医療システムが非常に歪んでいるのが大きな原因である。医療費が西暦2000年には50兆円にもなるという推計があるが,医療費が50兆円ともなれば,これは日本経済全般にも当然影響が出てくる。社会保険関係の支出の見直しに大きな失敗をすると,日本は債権国から債務国に転落する可能性がある。』
さて,ここまでのところについて感想を書こう。まず,日本が巨額の貿易黒字,資本輸出の中で,日本人が生産嫌いの浪費家で快楽追求者,貯蓄嫌いの投資家になったとのことであるが,そうだろうか? 私もあるいは読者諸兄も日本人であるから,振り返って自分がここ十年くらいのうちに浪費家で快楽追求者の投資家になったかどうか胸に手を当てて考えてみよう……もっとも,この稿ではそういった主観的なレベルでの議論はさておき,できるだけ客観的にこの議論の当否を検討するという立場に立つことにしよう。さて,S誌には,この主張の根拠がなにも示されていないので,結論の当否について論じたくても客観的に検討する前提がない。このS誌の論調は,「日はまた沈む」で語られるビル・エモット氏の論旨そのままであるので,目をそちらに転じよう。ビル・エモット氏の著書では,日はまた沈むという結論を導くに当たってその論拠となった客観的な資料が示されているのであろうか。
Ⅲ 「日はまた沈む」について
(その1)
このベストセラーは客観的な論拠のある章とない章とに大別されると思う。このうち世間的には最も有名でこの書の中心部分をなす第2章「消費者の国」,第3章「快楽追求者の国」などは,これをいくら丹念に読んでも,行政において参考となるような客観的な裏付けのある主張はほとんど見あたらない。もちろん同書の読物としての価値はそれとは別である。同書は一流のジャーナリストが書いたベストセラーだけあって,読物としての面白さは格別のものがある。また,これほど丹念に日本のことを調査し,慧眼をもって日本の将来に警鐘を鳴らしてくれる外国人を得たことはわが国にとって有難いことだと思う。しかも,著者は,日本にわずか三年しか滞在していないという。わずか三年で一国のことをこれほど理解できるということはまさに驚異である。
同氏は第2章「消費者の国」のなかで,六本木,新宿といった東京の歓楽街の様子はもちろん,日本の若者達が今何に関心があるかについて,ノンノ,アンアン,ビック・トゥモロウ,POPEYE,Men's Club,SAYといった若者向け雑誌の内容を紹介している。若者の仕事に対する発想の変化については,トラバーユ,ベルーフといった転職情報誌をリクルート事件の紹介を兼ねながら記し,若者の消費に関する意識の変化については,クレジット・カードの発行枚数の飛躍的な伸びを,価値観の変化については,戦前からの流行歌の歌詞の変遷を丹念にたどったり,古い世代が抱く社会的な偏見に若者がとらわれない例としては85年ごろから好んでチューハイを飲むとか,逆に価値観の変化の中で,古い価値観に対する郷愁として,当時人気のあったテレビ番組おしんを取り上げたり,山口百恵や松田聖子まで登場させるなど例をあげればきりがないほど多方面からの論証を試みている。
つまり,この作者の主張方法の特徴は,自分の結論を理由づけるに当たって,できるだけたくさんの社会的事象を取り上げ,それを整理し,そして再構成していくことを通じて帰納的に自らの結論を理由づけるという方法である。つまり,作者の結論,「日本がもはや勤勉で仕事中毒というワークホリックの国ではなく,消費を好み,快楽追求者の国になった。だから貯蓄率が低下してゆく。」というこの書の結論部分の論証方法として,作者は1980年代後半の実にさまざまな日本の世相を示し,それらを整理して組み立てていくことを通して「日はまた沈む—The sun also sets—」という自説を論証しようとしているのである。しかし,一見巧妙に見えるこの方法には,致命的な欠陥があると思う。すなわち,彼が集めた素材は全て社会的事象であり,社会的事象はことごとく多面的なものであるという点である。クレジットカードにしてもチューハイの人気にしてもテレビ番組おしんにしても,若者の雑誌や転職雑誌にしても,それらが社会的事象の一つである以上それらの語るところは多彩であって決して一つではない。それらのうち論者にとって都合の良い側面だけを集めて自説を組み立てたところで,それはただそれだけのことであって,自説について客観的な結論づけをしたことにはならない。同氏が用いた同じ素材をもとに,この素材の別の面をつなぎあわせて再整理していくことで,全く逆の結論づけも可能になることを考えると,この作者の手法は科学的とは言い難い。つまり,彼の主張には,手法そのものに内在する制約を,その結論においても有しており,論理的必然性という点では多少希薄なものであると言わざるを得ない。
Ⅳ 「日はまた沈む」について
(その2)
「日はまた沈む」のなかで唯一客観的なデータに基づくと言える部分は第4章「年金生活者の国」である。
このデータとは,人口動態の推移に関する各省庁の予測データと厚生省と大蔵省が共同で示した「21世紀初頭における高齢化状況等及び社会保障の給付と負担の展望」(昭和63年3月10日)のなかで社会保障を医療と年金とに大別しそれぞれの給付と負担について,2000年と2010年の推計を行っている資料である。
ここでこれらを引用して展開する同氏の議論の筋道を示すと次のようである。
高齢化社会が到来する
↓
労働者が支払う税金,社会保障負担額が膨大なものになる
↓
個人貯蓄率が大幅に落ちる
↓
資本の輸入が必要になる
↓
経常収支が赤字となる
↓
日はまた沈む
これを具体的に示すと,
高齢化の割合(総人口に占める65才以上の人口の割合)は,西暦2000年には16.3%,2020年にはこれが23.5%にもなる(ちなみに1990年は12%)
これに呼応して労働者が支払う税金と社会保障負担額の給与に占める割合は,1985年に12.4%,医療に関する保険料が8%,合計20.4%であったものが,2010年には23.4%,医療に関する保険料が16%,合計39.4%にもなる。
個人貯蓄率は,1985年には手取り所得の16%であったものが,2010年には3%から5%にまで低下する。
としている。
さて,これについての若干の意見を書きたい。
同氏は2010年における医療に関する保険料を16%としている。おそらくこれは,上記の厚生省と大蔵省が共同で示した「21世紀初頭における高齢化状況等及び社会保障の給付と負担の展望」で示された医療費の推計によっているものと思われる。もっとも同氏は年金部分の負担の増加については詳細に論じているけれど,医療費部分の負担の増加については極めておおまかであるし,2010年の予測値を誤って2000年の予測値を引用し小さな数字を使ったりしている。もしもこの間違いをしなければ,「2010年には給与のなんと半分が税と社会保険料にもっていかれ,サラリーマンの手取りは半分になる。これではとても貯蓄どころではない!」といった調子でよリジャーナリスティックに書けたと思われる。しかし,そんな間違いなど些末な問題である。私が問題にしたい姿勢は,この厚生省等が作成した「21世紀初頭における高齢化状況等及び社会保障の給付と負担の展望」を無反省に用いていることの安易さである。週刊誌Sはそれこそ声高に「10年後には50兆円まで膨れ上がる亡国の医療費」と書いている。またさらに厚生省等の文書によると20年後の2020年には95兆円(より少な目の推計であるB推計でも90兆円となっている)とある。いったい本当にこの推計を無条件に信じて良いのだろうか?
答はノーである。2000年まであと8年半,この間に今約20兆円の医療費が50兆円になることはないと私は思う。
ビル・エモット氏は「日はまた沈む」の日本語版への序文に,将来を予測する場合にとるべき一般原則としていみじくも次のように書いている。
「本書は旧来のそうした見方は間違っているという立場に立っている。私の見方は次のような一般原則にもとづいている。すなわち,将来について全員の意見が一致しているときにこそ,その逆を考えたほうがよいということである。理由は簡単だ。そうした全員一致の見解は,たいていの場合,荒っぽい推測,つまり,最近の傾向を単純に延長して考えた結果にすぎないからである。単に今の趨勢から推測するというのは,先を見通すためには好ましくない方法だ。大きな傾向や動きというものは,必ずといっていいほど,それ自身を打ちこわす種子をはらんでいる。」
しかし,私には同氏自身もまた,将来を予測するに当たって自らの主張するこの一般原則の適用ができず,旧来のそれと同じ誤りを犯してしまったように思われる。すなわち同氏もまた旧来の見方と同様に最近の傾向を単純に延長した予測値でしかない「2000年の医療費50兆円」を無条件に議論の前提にしているからである。他を非難した観点が,自らの立論においてもあてはまるとは,返した刀で自分をも切ってしまったようなもので皮肉なことである。
将来を予測するに当たって最近の傾向を単純に延長して考えてはいけない,というのは一般論として,きわめて正しい見方である。まして,医療費の将来予測においては,二重の意味でこの単純延長の見方をいましめなければならないと私は考える。二重の意味とは,第一にはビル・エモット氏のいうように,医療費であれなんであれ荒っぽい推定をしてはならないという観点からであり,第二には医療費の特殊事情を考慮すると,余計に単純推計を戒める必要性は高いというべきなのである。なぜ,医療費においては単純推計ができないか。この拙文において私が読者諸兄に最も訴えたいこともこの点である。項を改めよう。
Ⅴ 私見
1 結論
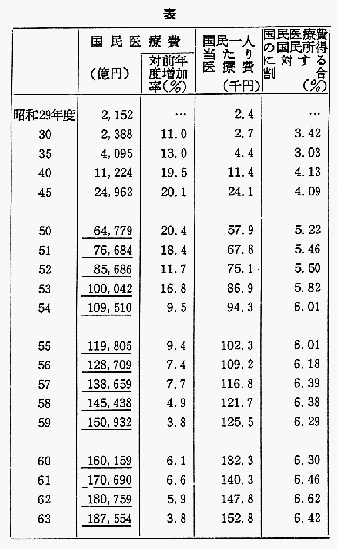
次頁の表を見て頂きたい。国民医療費の伸びを見ると面白いことがわかる。昭和50年から医療費の伸びを毎年見ていくと50年の6兆円は51年には1兆円増えて7兆円,以後きれいに1兆円ずつ増え8兆,9兆,10兆,11兆,12兆,13兆,14兆,15兆,……と増えているのである。1年間で1兆円ずつ増えるというのは話としてはいかにも医療費が増高しているという感じが出ていて面白い。
もしも,医療費が工事費と同じように科学的な積算体系を有していれば,将来についてもある程度の推計は可能であろうと思う。しかし,私が見る限り医療費の積算の体系とその運用は工事費のように科学的ではない。
以下に述べる私見については,他のセクションの方の中には,「そんな……」という心情的な否定感情や異論をもたれる方がおられるかもしれない。反論でも疑問点の提示でも自由にしていただきたい。ただひとつだけ欲を言えば,実態をよく踏まえた上での反論をいただけると有難いと思う。30万枚のレセプトを見た上でのこの結論は,私にとっては半ば確信に近いものである。と同時にここにいたるには,山のように積まれたレセプトの中で汗にまみれ,時によっては夢の中でまでレセプトを見るといった日々を経たものである。仕事とはいえそのことに多少なりとも共感と理解を賜れば,点数表しか見たことのない行政官との議論を私が面倒に思い敬遠する気持ちもわかっていただけると思う。私は点数表という厚生省告示を論じたいのではない。点数表という告示の実際における使われ方そのものを論じたいのである。なお,以下の私見は私と同じ検査に従事し,同じように汗を流してきた私の同僚たちの意見とも同じであることを付記しておく。
結論として言いたいことは,「現在の医療費の構造を実態にあった形で分析し,それを踏まえて適切な対応をとれば,日本の高い医療行為の水準はそのままにして,医療費だけを下げる方途がある。」ということである。そして,会計検査院の医療費検査が目指すものも,まさにそのこと,つまり,個々の医療行為とは全く別の次元で,医療行為の質はそのままにして,医療費という支出だけを下げる道を探すことにあるのである。
こう書くと,そんな都合のよい芸当みたいなことができるのかと思われるかもしれない。しかし,次に述べる医療費のなかの点数的要素というものの存在についてお読みいただければ,私の主張も多少なりとも理解していただけるように思う。
医療費というのは,患者個々に対する医療行為を「点数表」という厚生省告示を媒介にして数量化しているものである。つまり,医療行為という人間の行為を細分化し,それを告示の点数に置き換え,その点数に1点=10円を乗じるという方法である。しかし,私が見る限り医療費の中には,個々の医療行為とのあいだの連関が切れてしまっている部分がある。
実際になされている医療費の請求と個々の医療行為自体とのあいだには,かなりの乖離があるということである。医療費は医療行為を「点数表」を媒介にして数量化しているものであるから,本来この医療費と医療行為とのあいだには一定の相関関係があるはずなのであるが,この相関性が薄れているのである。私は,ここでその相関性が薄れた部分,逆に言えば医療費の中で医療行為に根拠をおかない請求部分を点数的要素と呼ぼうと思う。この点数的要素の存在により,相関性が薄れ,実態と請求との間に乖離がある以上,老人人口数や疾病の種類,今までの伸び率をもとに推計値を出し,それが10年後には50兆円だ,20年後に90兆円だといってもあまり意味がないと私は思う。なぜなら医療行為自体には継続性があるが,医療費と医療行為との関係が点数的要素の介在によって切れている以上,医療行為の継続性は医療費の動向に反映しないからである。
私がこの拙稿の冒頭で,S誌や江見教授の医療費問題に関するアプローチに首肯し難いと書いたのもここに原因がある。つまり,これらの論調は,この点数的要素の存在に気がついていない厚生省と大蔵省の単純推計を前提とし,これらを正しいもの,所与のものとした上で,そこから議論をスタートさせているからである。
整理してもう一度書いてみよう。
理論上の医療費の構成要素は医療行為そのものである。
理論上の医療費∈医療行為的要素
しかし,実際に請求し支払われている医療費の構成要素は医療行為的要素のほかに点数的要素というべきものがある。
実際の医療費∈医療行為的要素,点数的要素
そして,この実際の医療費のうち,たとえば手術料のように医療行為を点数にそのまま置き換えている部分(医療行為的要素)は当然よいとして,今,点数的要素と仮に呼んだそれ以外の部分に着目し,医療費の請求の中のこの部分をチェックしていく体制を保険者や市町村にとらせることが,医療行為の質を下げることなく,医療費の支払を適正化していく道であろうと思う。つまり,現時点においては,医療費の支払を適正なものヘと導き,かつ将来にわたっては,増高する医療費の支払を抑え,さらには医療の質を保持しつつ国民医療費を減じる方向へ導く道であると思う。
2 点数的要素
ここで私が名付けた点数的要素について説明しよう。私は実際の医療費のなかには,その構成要素として医療行為的要素と点数的要素の二つがあると書いた。このうち医療行為的要素とは,手術料のように,行為として明確なもの,顕在化したものを点数に置き換えている部分をいう。医科と歯科の点数表を比べると,歯科の場合はこの医療行為的要素が非常に多いことがよくわかる。次にそれ以外の要素として点数的要素というものがあり,具体的には次の4つの態様に分かれる。
① 慢性疾患指導料のように該当する医療行為があったかどうかについて判断が介在するものがある。たとえば医師が診察中に「甘いものは食べない方がよい。」と言ったとして,これをして後で慢性疾患指導料を算定する医師もいるだろうし,単なる診察における問答の延長として位置づけ慢性疾患指導料の請求など考えもしない医師もいるだろう。
そもそも医療費の請求に「出来高払い」という概念を導入することには,理論的に無理がある。なぜなら,本来出来高という概念は,たとえば工事の竣工検査において,出来高の検査と称して堰堤の高さを測るように,または農産物の交付金の算定において,出来高払いと称して農産物の収量を測るというように,有形なものを前提とした概念である。ところが医師の行為の多くは無形なものである。目に見える客観的な出来高というものはほとんどない。そういった無形の人間の行為に出来高という概念を持ち込むから,無形なものを無理に有形なものヘと擬制することになる。たとえば,医師が診察のときに,「甘いものは食べず,風呂に入り,薬はお湯で飲みなさい。」と言ったとする。この言葉という無形なものを有形なものと見立てて細かく切れば切るほど出来高はふえ,医療費も膨らむ。つまり,
診察をした→診察料
甘いものは食べずに→慢性疾患指導料
風呂に入り→生活指導料
薬はお湯で→投薬指導料
という具合である。しかし,普通の医者なら診察料しか請求しないであろう。
つまり,無形な行為を有形なものと見なしてどんどん細分化し,その個々を出来高とみたてれば医療費は膨らむのである。
出来高計算にたけた医者は多くの医療費の請求ができる。いわゆる算術医である。そしてさらに厄介なことがある。それは,月はじめにレセプトを作る医事の担当者が「うちの先生ならきっとこれくらいの指導はしているに違いない。」という見込みでレセプトを作ったり,さらには,当初から電算上そういうふうに仕込んであるというケースである。そういう場合は月々のレセプトを医療機関単位に見るとすぐわかる。診察料のところも検査料のところも処置料のところもどれもこれも似たようなパターン的な請求ばかりだからである。医療費のうちこうして水膨れ的に膨らんだ部分を点数的要素と呼びたい。
② 運動療法料には複雑なものと簡単なものとがあり,要件も単価も違う。そのどちらに該当する行為がなされたかは外部からはわからない。運動療法料のうち複雑なものの算定要件は,理学療法士が患者とマン・ツー・マンで40分以上運動療法を行うことである。このうち40分というのが点数的要素である。医師が患者に運動療法を何分やったかということなど当事者以外に知る由もない。支払側は高い単価で請求されてもそのまま支払うしかない。以前運動療法料の請求が病院単位でみると極端な異常値が出ているケースについて,40分という要件を満たしていないとして指摘したことがある。結局指摘したケースの全数が40分という時間的要件を大幅に下回っていることがわかったので運動療法料の返還ということになった。返還金額は1000万円を超える額になった。このケースを最初に見たときに,いろいろな理由からこれは嘘だと直感的にわかったが,それと同時にいくらなんでも丹念に調べてみればこのうち1割程度は正しいだろうと思った。しかし,予測に反して要件を満たしていたのが一件もなかったというのには,さすがに驚いた。
このように支払側が知らない,もしくは知りえないのをよいことに点数的要素を膨らませて請求しているケースは実に多いと思う。
③ 複数の医療行為の間で医学的に相互に関連しているものがある。たとえば,診察をして,それから投薬をする。もしも無診投薬でもしなければ,診察料と投薬料との請求回数は当然同じにならなければならない。投薬料5回なら診察料も5回でないとおかしくなる。こういう場合に,実際は診察が1回で投薬が5回でも,レセプト上の診察の回数は1回のところを5回にしておかないと辻褄が合わないので付け増しする。このたぐいの検査院の指摘は毎年ある。こういうケースは付け増しではあるが収入を増やすことを積極的に意図した付け増しというよりは「査定を逃れるためにレセプトの形を整えよう,表面上の矛盾を解消しよう」という動機に基づく付け増しである。
④ 複数の医療費の間で,点数表上の要件が重複しているような場合,つまりAの請求ができるときは,要件的にはBの請求もできるような場合には,Bの請求に該当する医療行為がなくても,これを請求するという場合がある。たとえば,後述するように栄養食事指導料と慢性疾患指導料,精神的疾患における診察料と精神科通院カウンセリング,人工透析の処置料と透析食の加算などある。これらは通常セットで請求される。しかし,書面上要件的には充足していても,それを請求する前提となる医療行為がなければ当然請求はできない。医療行為もないのにこれらを請求していたとしたら,それは点数的要素であって付け増しである。
①〜④で見たように点数的要素とは,該当する医療行為のあるなしにかかわらず点数表上の要件を満たしていれば,もしくは要件に反していることがわからない限り請求し支払われている余分な医療費をいう。
以下いくつかの実際にあった事例を具体的に見ていくなかで,現在の医療費の中に,この点数的要素がどういう形で入り込んでおり,また,いかにこの点数的要素の問題が根深いものであるかを書いてみたい。もちろん20兆円の医療費のうちこの点数的要素がどのくらいかを数量的に示すことはまだできないが,しかし,
ア 医療費の中にこの要素があるかぎり真の医療費は20兆円ではなく,その内数であること,
イ 医療費の将来予測においては,この要素は全く異質なものであるから,将来予測を行う時はこの部分は別途に考慮すべきであること,
ウ 将来におけるこの点数的要素の部分については,点数表を改正し定額払いの要素を導入するか,医療機関への指導を強めるかによって,これをなくしていくべきものであること,そして,もしこれをなくしていくことができれば,それは医療費の増高を押え,場合によってはこれを減じる方向へのインセンティブを持つものであることを論証したい。
Ⅵ 医療費を押し上げている個々の要素
1 栄養食事指導料の怪
私がこの点数的要素に気がついたのは,数年前,ある病院が請求していた栄養食事指導料の検査を行ったころからである。結局調査した結果ある病院の栄養食事指導料の請求が不当であるということになり,この病院からは返還の処置がとられた。この栄養食事指導料の点数表上の要件は,
① 慢性疾患指導料等が請求できるような特定の疾患を有する患者で,
② 特別食を必要とする患者に対して,
③ 医師が食事せんを出し,
④ 栄養士が数日間分の具体的な献立表を作成し患者に交付することとなっている。
このなかで重要なポイントは,栄養士が個々の患者にあった数日間分の献立表を作って患者に交付するという点である。しかし,外来患者に対して,献立表を頻繁に作成するということが実際にあるであろうか。もちろん日に一人二人はあるかもしれない。しかし,何百人という外来患者のほとんどにこういった献立表を作るということは現実的には有りえないことである。実際に指摘したこの病院は,ほとんど全ての外来患者に対して毎月この指導料を請求していた。つまり,レセプト上栄養食事指導料がとれる患者には一件の例外もなくこれを請求していたのである。まさに点数的要素そのものである。栄養士が個々に献立表を作るといった面倒な行為を全ての患者に対して行うということは有りえないし,まして,同じ病名で何ヵ月も通院している多数の患者に毎月献立表を作ってわたすということも有りえないことである。
さて実態はどうであったであろうか。調査の結果,献立表は個々の患者のために作るのではなく,典型的な献立表を予め作成しておき,それを病院のカウンターの上に単に置いておく。患者はそれを任意に持って帰るだけであった。読者の中には,「たとえ個々の患者の為に栄養士が献立表を作っていなくても,何等かの献立表を患者に渡しているのであれば,よいのではないか?」と思われる方がいるかもしれない。しかし,それは少し違う。カウンターの上に献立表を置くという程度のことは,まさに慢性疾患指導料の対象となる行為であり,医療費としては,既にそれを払っているのである。いや,そのこと以上に問題にしたいのは,慢性疾患指導料の請求と栄養食事指導料の請求が医療費請求のパソコンの上でセットになっている点である。私が指摘した実際上の動機もまさにそこにある。慢性疾患指導料とは慢性疾患の患者に医師が指導した場合に請求できるものである。これと栄養食事指導とはまったく別の行為である。まったく別の2つの行為がある場合,結果としては両方指導を受けるか,それぞれ片方だけか,いずれの指導もないかの4通りのケースが区々に現出するはずである。しかし,実際の請求においては,その両者がセットになっているケースしかなかったということは,逆から言えば行為の実態がない証拠である。
栄養食事指導料と慢性疾患指導料がセットになっている請求が多いことに支払側は気がついていない。全国ベースで考えるとこれに要する医療費は何億というオーダーになるであろう。完全な架空とまでは言わないが不当な請求には違いない。医療費というものがこんなことで膨らんでいるとしたら馬鹿馬鹿しい。
ではどうしたらよいか。市町村や保険者の縦覧点検の充実が必要であろう。市町村等は縦覧点検をするとき,同じ病名で栄養食事指導料を毎月請求していたら,それを半年分でも1年分でもまとめて再審査請求すればよい。もしも医療機関が正しい請求をしていると言うのであれば同じ傷病名の人に,1回に3通りの献立を作るとして18〜36通りの献立を考えてあげたことになる。これではまるで患者個人専用の料理ブックを作っているようなものであって,常識的には有りえない話である。病院に患者毎のレセプトを束にして返戻すれば,いくらなんでも病院はこの請求を各月とも減じるであろう。そして,心ある病院なら翌月からこのたぐいの請求はしなくなるであろう。
こういう病院は1枚のレセプト上の矛盾点の有無のみを気にしている。だから逆に慢性疾患で特別食の対象になる人には栄養食事指導料をつけたくなる。それはこれをつけたところでレセプト上の矛盾がないからである。私の言いたい点数的要素とはこのことである。「医療行為のあるなしではなく点数表上請求しても要件的におかしくない場合は請求する。」というものである。この姿勢こそ『医療費請求における病巣』ともいうべきものであると私は思う。
栄養食事指導料はこの点数的要素の一例であるが,このたぐいの要素がどれだけ多いか。医療機関単位にレセプト点検をしている人にはお分かり頂けるであろう。
2 診察料の怪(その1)
私の友人がある病院で薬を1月分もらおうとした。仕事が忙しいためなかなか休みがとれないからである。最初は断わった医事課の職員も彼がしつこく頼むので1月分くれることになった。その時,医事課の職員はこう言ったという。
「それでは今日のほかに月末にもう一度来たことにして下さい。」
これはどういうことかというと,薬を2回分(30日分)出して診察料の請求が1回だとレセプト上は調剤が2回,診察は1回となり書面上矛盾が生じる。調剤が2回なら診察も2回でないと辻褄があわないのである。したがって,この病院は,薬を2回分出したことにより,「診察料も2回,診療実日数の欄も2日という形で保険請求をしますよ。」と彼に予め断わっているのである。もう少し言えば,彼に保険者からの医療費通知があったときに彼が「この月はあの病院には1回しか行ってないのに2回行ったことになっているのはおかしい。」などと,申し立てないでくれということなのである。
1回しか診察を受けていないのに2回分の診察料の請求をする。マスコミ流にこれを書くと「水増し請求!」ということになるかもしれない。確かに事実を断片的に積み上げると水増し的であるから,そう書いても間違いではないような感じがするが,しかし実態はお読みいただいて分かるように「架空だ!水増しだ!」というほどの話ではなく,少しニュアンスが違う。
悪いのは「レセプト上診察料1回と調剤料2回では矛盾する。査定を受けないようにするために2回と2回というふうに数合わせの取り繕いをしよう。」と思う点である。だからこれも実際の医療行為とは別にレセプト上の点数表的整合性を追求することによって,医療費が膨らんでしまうといういわゆる点数的要素の話である。
この私の友人が薬を1月分もらったことによって診察料の付け増しがなされたことはささいなことである。しかし,これが大病院で組織的になされ,それをマスコミが書くとひどい不正請求がなされたかのように書かれてしまう。以前,東京大学や東北大学の附属病院で「診察1回→調剤2回→診察料2回に修正」といういわばおきまりのパターンが発覚したとき,「学問の府で架空請求!」とマスコミはセンセーショナルに書いた。返還額も確か1億円ぐらいにはなったと思う。たしかに,診祭を1回しかしていないのであるからそれを2回と書き請求することは,架空と言って言えなくもない。しかし,これら国立の病院の本当の動機は,架空に請求して国の会計を潤おそうなどというものでは決してない。
東京大学の立場を代弁するならばこうである。「こういった慢性疲患の患者であれば,半月後に病院に来てもらってもう一度診ても医師としては同じ判断をするであろうことが十分予測できる。それなら,患者の便宜も考慮して,病院に二度来るという手間を一度にしてあげよう。病院もそのほうが混まなくて済むから,他の患者さんのためにもなる。ただ,薬を2回分出すのだからその薬代は保険から回収したい。診察1回としておきながら薬を2回分請求しても,診察の回数分しか薬は認めてもらえない。それでは損をしてしまうから,診療実日数2日,診察2回とせざるをえない。結果として診察料は2回分の請求になる。しかしこれは薬代を切られないための自己防衛的な行為なのであって,診察料を余分に請求してこれでもうけようという意図などさらさらない。」多分こういうことであろう。要はこの程度の話でしかない。
しかし,これをマスコミは架空請求と書いたのである。何かがあった場合,それをきつく糾弾することで,かえって本質が見えなくなることがある。一昨年盛んに不正と書かれたキセノンガスの振替請求事件もこれと同様である。世間には本質が伝わっていない。これらの「事件」のとき,もしもマスコミがこういったアプローチをせず,もっと事柄の本質を追求しようとする姿勢を貫ぬけば,もっと別のものが見えてきたはずである。そのことによって,一つ二つの病院を悪者にすることはできなくなる。しかし,その代わりこの点数的要素というものでいかに医療費が膨らんでいるかということに国民の目を向けることができたはずである。
医師会の方と話をすると「今の日本では病院を悪者にしたてて書くとそれだけで大方の賛同を得る傾向がある。」という話をよくされる。たしかにそういう面はある。もっとも,これをさらにもう少しよく考えてみると,マスコミがこのように本質を突くことなく,その時その時の特定の医療機関固有の話とし,その医療機関をのみ「悪者」にしたてることにより,実は同じことをしている他の医療機関には累が及ばないという面もあるのである。つまり,このような姿勢は結果的には,特定の医療機関をスケープゴートにしたてているのと同じである。マスコミはセンセーショナルに書ける点で得をし,医療機関側は他の医療機関に累を及ばさない点でそれぞれ得をしている。国民だけが,本当の事実からは遠いところに置かれている。
3 診察料の怪(その2)
最近の大病院に行くと,受付の診祭カードを入れるところに「薬だけの方」「診察を受ける方」と書いた表示があり,それぞれ患者が自分で判断して自分の診察カードを入れるようにしているのをよく見かける。ある自治体病院の院長は,私に「この方式をとることにより随分混み具合いが緩和されました。」と言っておられた。大病院の院長ともなるとこういった形をとることにより診察してもいない日に診察料を請求することになることなどご存じないのであろう。
大病院の中には,この方式がさらに進み,患者がいちいち診療科まで行かずに,病院の玄関のところで用が全部済んでしまうところまである。つまり,病院の玄関に駅の切符の自動販売機のような機械が何台もおいてある。その機械に薬だけを希望する人は自分のカードを入れ,診療科の番号を選択して押すと,前の処方と同じ薬の処方箋が出てくるという方式である。患者はその処方箋をもち,計算の窓口で自己負担分を支払い,投薬の窓口に処方箋を出して薬をもらうのである。ここまでくると病院は病院というより単に保険で薬がもらえる大きな薬局という観がある。
さて,このケースは前に書いた診療日数の付け増しのケースとどう違うであろうか。片方は2回目の投薬分については病院に行くことなく最初の投薬のときに薬を2回分もらっており,他方は病院へは行くけれど,医者に会わずに玄関先で帰っているのである。かたや病院へは行かない,かたや病院の玄関先までしか行かない。大同小異といえばそうである。
診察とは医師が直接患者を診ることが原則であると思う。なぜなら,患者に対する医学的な判断の前提となるのは患者の身体そのものであるからである。もちろんこれは原則であるから例外は当然ある。点数表でも電話による再診は認めているし,介護に当たるものから症状を聞いて判断するということも認めている。つまり,ある程度の間接性は認めてはいるものの,これらはあくまでも例外でしかない。例外である以上それぞれ合理的な事情がある場合にのみ認められるのであって,電話再診の場合は緊急止むをえない場合となっている。
さて,そのような原則からもう一度上記の事態についてその悪さの程度を考えてみよう。まず,東京大学等の例のように2回分の薬を一度に出し保険請求上は2回診祭したことにするのは,明らかに違法である。どういう場合でも嘘は悪い。このケースでも,仮にこうすることに含まれている若干の合理性を説明できる人が,たとえいたとしても,人に手を挙げたら負けであるのと同じで,病院に来てもいないのに来たと嘘をついたらそれで負けである。
では薬のみの方と書いてある箱にカードを入れて薬をもらうという行為の方はどうだろう。この場合は,正確にはとんでもなく違法なものと,多少弁明の余地のあるものと2つある。すなわち,医師がカルテを見て処方箋を書いているか否かである。駅の自動券売機のようにカードを入れるだけで機械的に処方箋(正確には処方箋ではなく,薬の指示書)がでてくるとしたらそれはとんでもない話である。そういう場合は病院はおそらく月末にこのたぐいの指示書をまとめてカルテに日付の判とRPDO(前方通りの意)という判を押すに違いない。直筆だとまずいので判を押すのである。日付とRPDOの判をカルテに押すことにより,その日に医者がこの患者を直接診察し,症状が変わらないという判断のもとに薬を投与したという話ができ上がるのである。
患者に対する個々の判断もせず機械が処方箋をだし,月末に医師が見たこととしてカルテに記入するのであるから,これはどう考えても不当な請求と言わざるを得ない。前記の大病院を例にとるとこういった方法で不当に支払われている額は数千万円にのぼる。(たとえ数千万円になっていても検査院としてこれを指摘できないのは,検査院は直接医療機関に入って行う検査をまだ実施していないからである。この類の指摘はレセプトをみているだけではわからない。)病院に来てもいないのに来たことにして付け増しするのが悪いのと同様に患者を診てもいないのに診たことにしてカルテを作るということも同様に不当なことである。
次に患者には直接は会わないが,その日までのカルテを診て以前の状況から現在の症状を推測した上で,薬だけ欲しいという患者の希望を医師が認めて投薬したとしたらどうか。処方箋もその医者が書く。これは,医師の裁量権の範囲内といえるであろうか。
今の点数表では診察料を,間接的なものと身体を診る直接的なものとを分けておらず,診察料の値は一義的に決まっている。今の蔓延しているこういった状況が,乱れすぎないうちに点数表を改正し,点数自体を段階的にし,軽重をつけるべきなのかもしれない。しかし,「前回と同じ状況だから同じ薬でもよい。」という患者の素人判断を医学行為の前提としてよいのかという問題がどうしてもつきまとう。この点を重視して考えれば診察料の段階化など出来ないし,今の病院のやり方は永遠に不当ということになる。
いずれにしても,この点に着目して診察してもいないのに支払っている診察料を整理したら,それは全国的には医療費の大幅な減になるはずである。また,さらに副次的には日本人の大病院指向も改まるかもしれない。痛風という病気がある。その治療に当たって,ユリノームという錠剤を一生飲み続ける人がいる。彼にとって必要なのは,体内の尿酸値のコントロールである。血液検査を毎回して,尿酸値や肝機能や腎機能を検査し,ユリノームや重曹を出してもらうだけであれば,これだけのためにわざわざ大病院に行く必要があるであろうか。これが,無診投薬は駄目だということが徹底し毎回医師の診察が必要だということになれば,大病院で診察を受け薬をもらうのに要する時間は相当なものであるから,薬だけという患者は中小の医療機関へ移るであろう。そして,これにより大病院はこのような典型的な慢性疾患の患者のくびきから解放され,他方中小の医療機関は,尿酸値のコントロールができているか,薬の連用による副作用がないかという点についてより親密にチェックし,さらにそこから家庭医的な役割を担っていけるはずである。
診察料を少し整理するだけで
- 国民医療費が下がる。
- カルテを不正で汚さなくてすむ。(カルテに嘘のRPDOを記載しなくてもよい。)
- 大病院から中小医療機関へ患者が移動する。
- 大病院の混雑が緩和する。
- 中小の医療機関に患者が回り,患者にとっては親密な治療がうけられ,医療機関にとっては経営の基盤が安定する。
つまり,国家財政上も,医師法上も,医療機関の機能分化という政策的にも,プラスになるはずであるがどうであろうか。
4 看護料の怪
「病気をしたときのための蓄え」という言葉がある。しかし,日本は国民皆保険のはずである。本当に保険がきくのなら,病気をした時のための蓄えなどいらないはずである。建前だけからすると絶対にそうである。特に年金程度の収入しかない老人にとって,もし建前と現実とが違っているとしたら,つまり,実際には病気をしたら相当の費用がかかるとしたら,これは大変なことである。以下,
- 「病気をしたときのための蓄え」というものが本当にいるのか?
- いるとしたらどのくらい必要なのか?
- 建前からしてそういうことでよいのか?
- よくないとしたらなにをどうかえればよいのか?
について考えて見よう。
「病気をしたときのための蓄え」というものが本当にいるのか?
結論を先に書けば,残念ながら蓄えは必要なのである。具体的には,付添い看護料と差額ベッドである。まず,理解しやすいように建前の方から書こう。老人保健法には,この法律の適用を受ける70才以上の人であれば,どんな大病を患おうと,1日当たりの入院の費用は400円(1日当たり400円×31日=1月当たり12,400円)であると書いてある。12,400円なら年金生活者でも支払可能である。では70才未満の人はどうであろう。健康保険法,国民健康保険法といったその患者が適用を受ける法律の種類によって,自己負担額は異なる。一番自己負担額の多い国民健康保険の場合で考えよう。現在,国民健康保険法における入院医療費の平均は,1月に39万円であるから,自己負担額はこの3割,つまり12万円弱となる。この場合は,結構まとまったお金が必要になる。しかし高額医療制度という制度があって,1月に5万3千円以上負担した場合は,その超えた額については返還される。ただ高額医療制度による扱いは市町村への申請から3月程度の時間がかかる。とすれば,12万円の3月分である36万円程度あれば,4月目から高額医療制度で1月5万3千円の負担でよい。さらにこれでも大変だという家庭のために,低利で融資する医療費貸付制度がある。こうしてみてくると,制度は二重三重に手厚く作られている。それなのになぜ病気のときの蓄えはいるのか?それは保険外負担と呼ばれるものがあるからである。保険外負担とは,通常の保険給付より以上の給付を望む人にそれなりの負担を求めるというもので,差額ベッド料といわれるものと,これから書こうとする付添婦をつけた場合の付添看護料の負担とがある。このうち差額ベッドは6人部屋ではいやだと言い小部屋を希望した人が負担するものであって病院の強制でない限り,相応の受益者負担としての性格があるといえる。問題は付添看護料の負担である。
世間でよく言われているのは,病院に入院した場合,病院から付添婦を付けるように言われることがあるということ。そして付添婦をつけると1日の負担は1万数千円となり,国からの看護料の給付を受けても1日に約1万円ぐらいの負担を覚悟しなければならない。こぅなると1月の負担は約30万円ぐらいになる。これに医療費の自己負担分12万円をたすと月42万円の負担となる。たしかに42万円の支出というのは,通常の世帯ではなかなか支払えない額であり,病気のための蓄えは必要ということになる。この辺の事情をもっと正確にみてみよう。そしてさらにこの裏にある事情,私には許し難いと思われる事情を書いてみたい。
現在,基準看護の承認を受けている病院に入院した場合は,この付添婦をつけてはいけないことになっている。基準看護とは入院患者数に比べて看護婦,准看護婦等の数が多い場合の看護をいい,その分だけ病院に支払われる医療費(看護料)が加算されるというものである。この場合に付添看護を認めないのは,看護婦等の数が多いということで,看護料を加算しているのだから,付添看護という形態を認める必要がないという趣旨である。しかし,全国の病院のうちこの基準看護の承認を受けた病院は4割程度であるから,残りの6割の病院は相対的に看護婦が不足していることになり,この付添着護料の支給の対象になる。
国立病院や自治体病院の経営の多くは赤字である。その主要な原因は言うまでもなく人件費である。そして,病院の中でもっとも人件費のウエイトが高いのは看護婦等にかかる人件費である。となると赤字を避けるために,病院が考えるべきことは看護婦等の人件費をいかにして抑えるかであろう。以下のケースは,今年新聞に報道されたある医療機関の人件費を抑えるためにとった方策である。私はこれが,前述の診察料の付け増しのケースのように多くの医療機関に蔓延していると書くつもりはない。証明していないのであるから,1をもって10を述べるような書き方はできない。しかし,全国的にこれがどのくらいあるかはまだわからないものの,話としては実にありそうな話である。
このケースの説明をしよう。病院の看護要員を区分すると,看護婦の資格をもった正看護婦と,准看護婦の資格をもった准看護婦,それになんの資格ももたない看護助手の3つに区分される。他方付添婦を患者がつけた場合,現行の付添婦を資格の面で見ると看護婦や准看護婦といった正式な資格をもたない看護助手がほとんどである。もしも病院の中の看護助手たちに要する人件費を病院が支払うのではなく,患者が雇った看護助手として位置づければ,その人件費は患者の負担になる。国は1日につき4,000円程度の看護料を患者に直接支払うから,結局このようなケースでは,病院が本来支払うべき人件費を支払わないで,その負担を患者と国にまわすことになる。病院が本来負担すべき人件費を負わず,国と患者に負担させるとしたらそれは病院の巧妙な方法による人件費逃れである。東京都の場合は国が負担した残り全額を都が負担しているから,病院が払うべき人件費を病院は国と都に付添い看護料としてそのツケを回していることになる。
今年の上旬に報道されたこのケースは,付添婦を紹介する家政婦等紹介所がなんと病院の中にあり,病院の事務長が紹介所の所長をかねていたという非常に悪質な例である。病院が患者に付添婦をつけるように言う。そう言われても患者には何のつてもないから付添婦の紹介を病院に頼む。病院はまったく外部の家政婦紹介所を経由させた形を取りつつ,実際は病院の配下にある看護助手をあたかも外部の紹介所が紹介してきたかのようにして患者に振り向け,病院の看護要員として組み込む。そして,人件費相当の費用を患者と国からとる。
さらにまだ解明はできていないが,全国的に見ると病院と家政婦等紹介所が1対1で対応しているところ,つまり,紹介所の紹介先が特定の病院のみとなっているケースが随分見られるのである。そういう所の付添婦は付添う患者こそ時々変わるが,病院との関係で見るとその病院の看護体制に組み込まれた形で仕事をしていることがわかる。そして,中には365日連日看護料の請求があり,しかもそのすべてに泊まり込み加算がついているというケースもままある。泊まり込みの仕事を365日も続けることができるわけがない。先の新聞に報道されたケースでは,病院と事実上の雇用関係があるのに紹介所から紹介されて来たと言う形を取って不正に支払われていた看護料のうち国の負担分だけで億のオーダーに上っている。患者が負担した分を合計すると数十億の規模の話である。全国にこれに類するケースがどのくらいあるのかは今後の検査によるが,20兆円の医療費といっても中にはこんなものが含まれているのである。
Ⅶ 医療費増嵩の理由
栄養食事指導料,再診料,看護料の中にある点数的要素ともいうべき部分を説明することによって,国民医療費がこの点数的要素を軸として,どんどん膨らんでいく姿を多少なりとも書くことができた。点数表に記されている点数の種類は非常に多い。前述の3点は単なる例示であって,これら以外の相当部分にこの点数的要素の存在を認めることができる。今回は紙幅の関係からその全部について書くことはできないが,別の機会にこういったものをより体系的に示したいと思う。
この点数的要素というものは,現在の国民医療費のなかの病巣ともいうべきものである。本来の医療費は医療行為のみを要素とし,個々の医療行為を点数に置き換えていくというものであったはずである。それが,医療行為とは直接関係のないこういった要素によって余分にふくらんでいる。それがなぜなのか,なぜ点数的要素なるものが存在するのかを最後に考えてみたい。
理由は三つあるように思う。
第一に現在の審査機関に構造上の限界があるということである。ここでいう審査機関とは社会保険診療報酬支払基金と各都道府県の国民健康保険団体連合会である。ある県の連合会に行った時,一月に審査するレセプトの枚数を同じ月の審査委員の審査時間の和で割り戻してみた。一枚のレセプトにどのくらいの審査時間を要していることになるのか計算したかったからである。するとレセプト1枚に要する審査の時間は,なんと5秒しかなかった。この数字の意味するところは大きく重いと私は思う。理由を書こう。この県の審査委員の数は40人である。審査機関の審査が不十分だから色々な問題がおきるというのであれば,この40人の委員を仮に10倍の400人にしたらよいのであろうか。審査委員を400人にすること自体現実的にはできないことであるから,これは全くの架空の想定である。しかし,仮に400人にしたところで5秒は50秒にしかならないのである。老人病院のレセプトにはその補助箋の長さが50センチを超えるようないわゆる「巻物」がいくらでもある。たかだか50秒の時間など与えられても,質的にも量的にもとても見きれるものではない。私がここで言いたいのは,仮に今の十倍の医師を審査委員にしたところで,あるいは事務方の職員数をどんなに増やしたところで事態が変わらないということ,つまり,医療費の件数等の増加のなかで,審査機関にレセプト審査を委ねるという数十年来の方式は,もうすでに制度的な限界をはるかに超えてしまっているということである。制度を十倍にするというような不可能な手直しを想定してさえも,この制度上の瑕疵は治癒しないほどのところにきてしまっているのである。医療費の増加についてはいろいろな意見があるものの,今述べたこの点については指摘する声がほとんどなく,社会的にもあまり知られていないことは遺憾なことである。
まず,この事実をどうとらえるか,医療費問題の検討の出発点はここにある。
点数的要素という病巣がはびこってきたのも,医療機関の方に「どうせ見やしない」という意識が潜在的にせよあるからである。この問題を解決するための私なりの対案はあるが,紙幅の関係で今ここではそれに触れることはできない。
第二の理由は,厚生省が市町村や保険者に対して行っているレセプトの点検や保管に関する指導方法の問題である。厚生省は老人保健法のセクションも国民健康保険法のセクションもいずれも,市町村等がレセプト点検をするときは老人番号順や,世帯番号順にレセプトを並べかえてから点検するように指導している。しかしそんな並べ変えをしたら見えるものも見えなくなってしまう。病院が請求する多額の医療費を「象」に例えよう。病院という大きな象の姿や特質を研究し問題点を抽出しようというときに,その象を細胞毎に細切れにした上に,他のものと一緒に混ぜてしまったら,混ぜた後の姿を見てももとが象だったかネズミだったかわからない,もう何も見えてこない,それと同様なのである。今一番何が問題なのか?それは,医療機関毎の請求傾向のはずである。患者個々の受診傾向,たとえば重複受診などチェックしたところで医療費全体から見たら一体どれだけの効果が期待できるというのだろう?せっかく医療機関毎に送られてきたレセプトをさしたる効果も期待できないことを意図して並べ変えてはいけない。
検査院が「○○病院」の請求傾向,つまり病院毎の傾向的な誤りの有無を検査しに行っているときに,「○○病院のレセプトはここの書庫の世帯ファイルのどこかにまぎれています。」と言われ,10万人分のファイルを格納してある書庫へ案内されても検査にならない。そして,そういう状況では効果的な検査ができないということは,市町村や保険者も同じように効果的なレセプト点検ができないということを意味する。幸い札幌市他いくつかの市は,検査の時の私のアドバイスを聞いてくれて,点検の方式やレセプトの保管方法を大幅に変えた。しかし,厚生省には4年間言い続けたが,私の意見は今もって取り入れられていない。もっとも市町村に対して「医療機関毎にその傾向に着目した点検をせよ。そのためにそれがしやすい方法で保管せよ。」という話は,厚生省という役所の性格上受け入れられない種類の話なのかもしれない。検査院は独自の考えで市町村を指導する。なぜなら,ことは公費の支出の基となる請求書の保管形態の話であって,検査院としても看過できない会計経理そのものの話だからである。そして,レセプトの点検方法,保管形態について,市町村が厚生省の指導通りにするか,はたまた検査院の意見を聞くかは市町村独自の判断によって決めるべき問題,つまり地方自治の問題として位置づけるべきなのだろう。市町村は自ら国民健康保険という保険制度を運営しているのである。自分のところに来た請求書をどのような形で保管するか,どのように点検すると効果があがるか,自らの問題としてよく考えるべきである。
第三は「書き屋」の存在を許す風潮である。書き屋とは,月初めに医療機関に赴き,カルテをもとにレセプトを書くことを職業とする業者を言う。業者は請求点数の2〜3%の委託料をもらう。書いた枚数ではなく請求した点数の多寡によって委託料が決まるのである。請求点数が上がれば,収入も増える。そこに当然書きこむことができるものは書き,請求できるものは請求するという風潮が産まれる。
私がこの医療費検査を始めたころに見たケースのなかに,レセプトにあわせてカルテに業者が書き入れるという本末転倒のケースがあった。嘘だと思われるかもしれないが本当の話である。これは生活指導料を指摘した年のことである。カルテに生活指導の実績が書いていない。しかし,業者は当然のことながらレセプトにこれを書きこの費用を請求したい。業者はどうしたか。レセプトに書いた後,カルテの月初めのところに生活指導の判をどんどん押していったのである。医療行為を点数表に置き換えるのが医療費の本来的な請求の姿であるはずである。しかし,診祭室という密室の中の医療行為の事跡を記録したものはカルテしかない。したがって,カルテに書いてある範囲でレセプトに転記するしかない。それが今の話では逆なのである。
私が問題にしたいのは,カルテを書き屋に見せ,レセプトを書くことを委託することが保険医療機関の行為として許されるかということである。規制する法的な根拠はカルテを第三者に見せることが問題だということになるであろう。どのような形をとるにしても,請求点数によって委託料の多寡が決まるような委託を放置することは,行為の実態のない点数的要素が増えるだけである。早急に考えるべきであろう。
しかし,たとえ国の指導でこれらの規制ができたとしても,さらに大きな問題がある。それは,書き屋に委託しなくても,医療機関の中に書き屋的な発想をもった「内なる書き屋」がいるという点である。医療費の請求における病巣とは,せんじつめると正にそこに行きつく。そして,検査院の医療費検査における真のターゲットは,医者でも病院でも診療所でもない。この「内なる書き屋」の存在そのものである。そして,これがある限り検査院の検査は続くし,またこれが一掃されたときに検査院の医療費検査は終わると私は思っている。
Ⅷ おわりに
「社会保障で日本は沈まない」と題して書いたこの拙文のテーマは,ビル・エモット氏がその著書「日はまた沈む」において,自らの論証の根拠とした厚生省・大蔵省の予測値のうち,医療費の予測分(西暦2000年には50兆円という単純推計)については,医療費の中には比例的に増加しない部分があるので,これを考慮していないこの予測値をそのまま使用することはできないということである。
しかし,このテーマを述べるという体裁を取りながら実は私が最も主張したかったのは,医療保険各法や厚生省告示では当初予測していなかった「医療費問題の病巣」とも言うべき部分についてこれを詳しく論証することである。
すなわち実際に行われている医療費請求の中には点数的要素といって,法が本来予定していないきわめて異質な部分があること,そしてこの要素についてはまだ世間ではほとんど語られていないけれども,この要素こそ現時点での医療費問題の核心的な部分であり,この解明とこれに対する適切な対応(たとえば出来高払い制から定額制への移行)は医療費の将来を語るときのポイントになると思われること,さらにはこのような事態がなぜ生じてしまったのか,その病根はどこにあるのかという点を虚心に書いたつもりである。
私の見方に間違いや御疑問があれば是非本誌にご投稿いただきたい。私の論拠は私が見た30万枚のレセプトである。しかし,それとて全体のごく一部であるからとても十分とは思えない。
以前文部省関係の雑誌に文部行政に関して私見を掲載したことがある。私は原稿を4回に分けて連載しその中で反論を募ったところ,ある大学の方からとてもご丁寧なご意見を頂いたので連載の4回目に拙文に並べて掲載してもらった。誌上討論のようになって私はとても嬉しかった。
問題が大事なものであればあるほど,多くの人が自由な立場で自由な議論をするべきである。医療制度は国民が膨大な金を払うことで支えられている国民的な制度である。しかも国民の健康と命に関わるかけがえのない制度である。このもっとも大事な制度の健全な発展を真に担保するものは何だろう。それは,やや大時代的な書き方をすれば,医療費問題についての「言論と思想の自由市場」を確保することであると思う。そして,その自由市場に議論の材料を提供するという意味で,医療機関の医療費の請求の実態に関する本稿のような分析を,レセプトを常時見ている各機関がいろいろな角度から行うべきである。
最近医者の行う医療行為について患者の同意を求めるという意味でインフォームド・コンセント(informed consent)つまり「知らされた上での同意」という言葉がよく使われる。しかし,インフォームド・コンセントが必要なのは,単に医療行為についてだけではない。国民が支払っている膨大な医療費についても,その内訳について国民に十分知らせ,かつ十分な議論を経た上で国民の同意を得るということが必要である。検査院の検査はまさにその一助として位置づけるべきものであろう。
そして,この世界の閉鎖性,特にプライバシーを理由とする極端なまでの情報の非公開性という特質を前提に考えると,検査院という第三者的機関の検査は,医療費問題における真の意味での国民のインフォームド・コンセントの形成にとって必要不可欠なものであると思えるし,また,そうであればあるほど検査活動を広く知っていただく努力や検査の質を高める努力を絶やしてはならないと考える。
検査院は物を産み出す官庁ではない。いやむしろ産みの苦しみ,育ての苦しみの中にある受検庁に対して,さらに意見を言わなければならない立場にある。
しかし,検査院の意見は受検庁にとって耳が痛いものであろうか?今日本が突入しつつある高齢化社会は人類の歴史上未曾有のものである。かつて誰も経験したことのない状況のなかを行政が進むとき,そこには沢山の失敗と沢山の無駄があるのはむしろ当然であろう。未曾有の状況下で失敗をし地にまみれている者を一体誰が批判しよう。批判するどころか,同じ仲間として手を貸し,肩を貸したいとさえ思う。
大事なことは,失敗をしないことではない。大事なことは,社会保障という複雑な制度と現代という錯綜する現実の中で,なかなか見えなくなっている行政の失敗そのものに気付くこと,そして,その失敗を率直に認め,さらには将来に向かってその失敗を活かす方途を捜すことである。失敗の中から本来のあるべき姿を見いだし,その姿を目指してあらためて産み育てる,それこそが重要なことである。
自分で物を産まない検査院は,確かに産みの苦しみを知らない。しかし,行政の失敗に気付き,その失敗の中から新しいものを産み育ててゆくという上記の過程において,例えて言えば,検査は行政の失敗を将来に活かす産婆の役を担うべきであると思う。社会保障に関する検査院の意見は耳に痛い指摘でも批判でもない。失敗の中から新しい子を取り出そうとする産婆の声である。
産婆は母の偉大さには到底かなわない。しかし,願わくば,真理が哲学という産婆によって取り出されるのと同じように,行政上の真理,すなわち,「高齢化社会における福祉国家の建設」という難題に関する行政上の真理が検査という産婆によって取り出すことができれば,もしくは,その一助になりうればと思う。
そして,こうして生まれ出る新しい子供たちがいる限り,社会保障で日本は沈まない。